Varicocel laparoscopic (tip “gaura cheii”)
Ce implică această procedură?
Tăierea sau cliparea venelor testiculare dilatate care produc varicocelul.
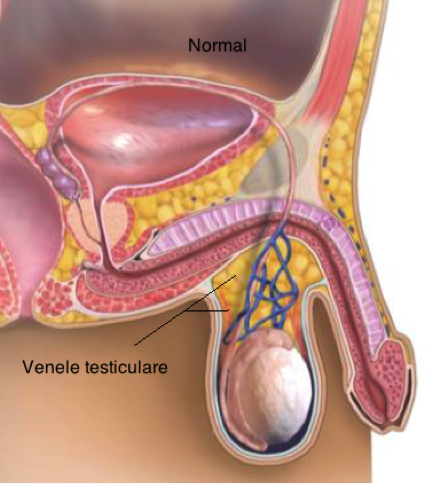
Aceasta se efectuează prin introducerea unui laparoscop (endoscop) în cavitatea abdominală printr-o mică incizie în peretele abdominal pentru a vizualiza şi a clipa venele dilatate din spatele peretelui cavităţii abdominale.
Ce alternative există?
- Monitorizarea – dacă varicocelul nu cauzează probleme serioase, nu este ncesară instituirea unui tratament.
- Embolizare radiologică –cu ajutorul radiologiei intervenţionale se blochează venele dilatate fără chirurgie.
- Reparare deschisă – se taie venele dilatate printr-o incizie în zona inghinală.
Cum se desfăşoară ziua procedurii?
Medicul urolog (sau un membru al echipei sale) va face o scurtă examinare a istoricului şi a medicaţiei dumneavoastră şi vă va explica din nou în ce constă procedura pentru ca dumneavoastră să vă confirmaţi consimţământul. Medicul anestezistul va discuta cu dumneavoastră despre opţiunile de anestezie generală sau spinală, precum şi modalităţile de ameliorare a durerii după intervenţie. Este posibil să vi se recomande utilizarea unei perechi de şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre procedură
- de obicei se efectuează sub anestezie generală, iar pacientul doarme pe durata întregii proceduri.
- înainte de procedură, este posibil să vi se administreze un antibiotic injectabil, după o atentă verificare alergologică.
- cu ajutorul unui ac special se umflă cavitatea abdominală cu dioxid de carbon.
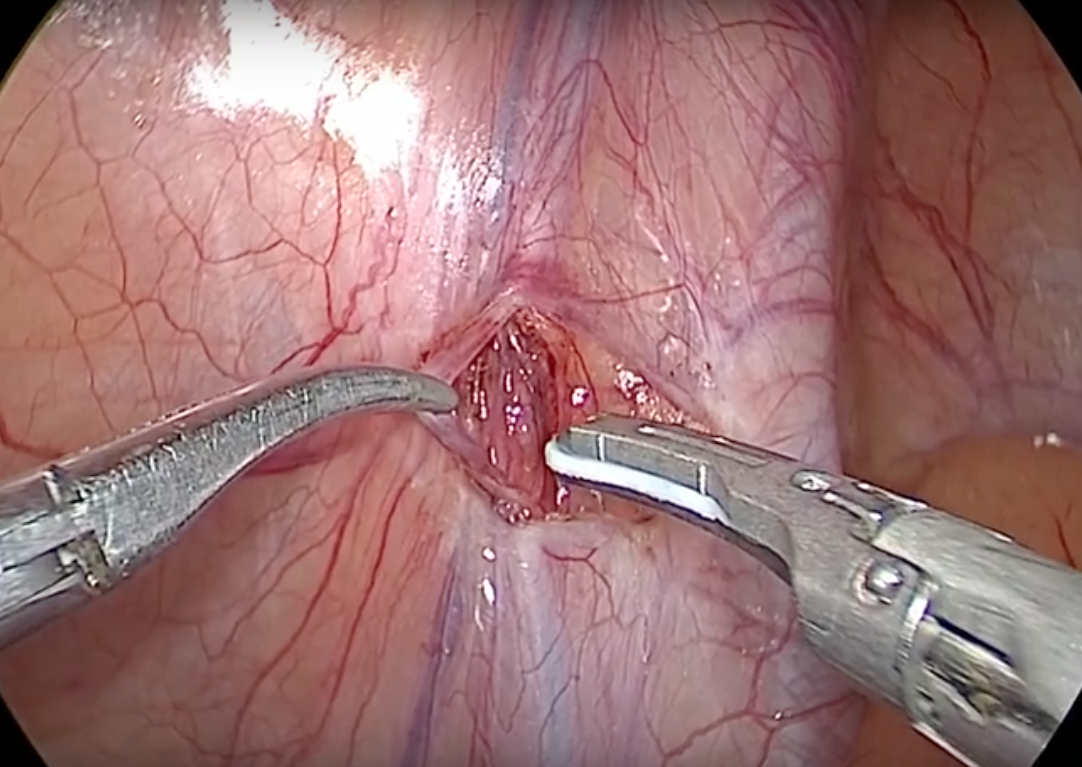
- operaţia se efectuează prin mai multe orificii de acces de tipul „gaura cheii”.
- cu ajutorul unui endoscop inserat chiar sub ombilic, se identifică venele dilatate prin drenarea sângelui din testicul de-a lungul zonei posterioare a peretelui abdominal (Poza).
- se taie sau se scurtează venele.
- inciziile de tipul „gaura cheii” se închid cu fire absorbabile în mod normal, dispar după două-trei săptămâni.
- local se injectează anestezic în jurul orificiilorpentru a alina orice posibil disconfort prematur.
- vi se va recomanda să beţi lichide imediat după operaţie şi veţi fi încurajat să vă mişcaţi imediat ce vă simţiţi confortabil pentru a preveni formarea de cheaguri de sânge în picioare.
Procedura implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Efectele secundare care au loc foarte rar (la mai puţin de 1 pacient din 250) nu au fost menţionate individual. Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient; cereţi sfatul medicului chirurg în legătură cu riscurile şi impactul lor asupra dumneavoastră:
| Efecte secundare | Risc |
| Durere temporară în umăr cauzată de iritarea diafragmei de către dioxidul de carbon | -la 1 din 2 & 1 din 10 de pacienţi |
| Meteorism abdominal temporar (distensie abdominală cauzată de gaze) | -la 1 din 2 & 1 din 10 de pacienţi |
| Este posibil ca înfăţişarea externă a varicocelului să nu se schimbe prea mult la început, deşi simptomele dispar de obicei | -la 1 din 2 & 1 din 10 de pacienţi |
| Sângerări, infecţie, durere sau hernie într-unul sau mai multe orificii, care necesită alt tratament | – la 1 din 10 & 1 din 50 de pacienţi |
| Imposibilitatea de a vindeca varicocelul | – la 1 din 2 & 1 din 10 de pacienţi |
| Apariţia unui hidrocel (acumularea de lichid în jurul testiculului) la câtva timp după procedură | – la 1 din 10 & 1 din 50 de pacienţi |
| Sângerări care necesită operaţie deschisă sau transfuzie de sânge | – la 1 din 50 & 1 din 250 de pacienţi |
| Lezarea sau scurtarea testiculului dacă irigarea cu sânge este redusă în timpul operaţiei | – la 1 din 50 & 1 din 250 de pacienţi |
| Lezarea recunoscută (sau nerecunoscută) a structurilor localizate în apropiere (vase de sânge, splină, ficat, rinichi, plămâni, pancreas, intestine) care necesită operaţie mai extinsă | – la 1 din 50 & 1 din 250 de pacienţi |
| Probleme anestezice sau cardiovasculare care pot necesita terapie intensivă (inclusiv infecţii toracice, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 de pacienţi (anestezistul vă poate estima riscul individual)
|
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
- tuburi de drenaj pe perioadă îndelungată (catetere);
- vezica extirpată;
- spitalizări îndelungate;
- internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- este posibil să apară inflamaţii şi echimoze în zona înghinală şi a scrotului care pot dura câteva zile.
- este recomandabil să utilizaţi un suport scrotal în primele câteva zile pentru a reduce inflamaţiile.
- în primele zile este recomandabilă administrarea de analgezice simple de tipul paracetamolului pentru ameliorarea disconfortului.
- scoaterea firelor nu este necesară pentru că acestea dispar de obicei după două-trei săptămâni, deşi acum poate dura puţin mai mult.
- veţi primi recomandări în legătură cu recuperarea la domiciliu.
- veţi primi o copie a biletului de ieşire pentru dumneavoastră şi una pentru medicul curant.
- dacă este necesar, veţi primi o reţetă pentru antibiotice sau alte medicamente.
- este recomandat să evitaţi ridicarea de obiecte grele şi exerciţiile solicitante în primele câteva zile după procedură.
- vă puteţi întoarce la lucru când vă simţiţi suficient de confortabil, iar medicul curant este mulţumit de evoluţia stării dumneavoastră.
- în cazul în care apare febră, roşeaţă puternică, pulsaţii sau scurgeri din vreunul dintre orificii, trebuie să îl contactaţi imediat pe medic.
- veţi primi informaţii în legătură cu viitoarea programare.
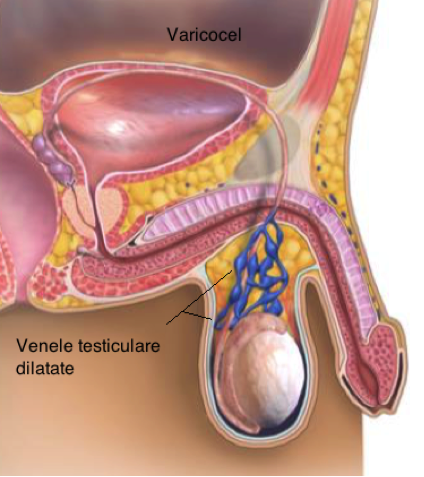
Vor dispărea venele dilatate din scrot?
Nu imediat. Venele dilatate de deasupra testiculului stâng pot deveni chiar mai proeminente şi inconfortabile la început, pentru că după operaţie se trombozează (cheagurile se diluează), iar în cele din urmă vor deveni mai puţin vizibile, dar foarte rar dispar complet.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură
Trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant de corp străin (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge)
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran)
- o infecţie actuală cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie în trecut
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte să plecaţie acasă, vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort
- aţi înţeles ce puteţi face şi ce este interzis să faceţi după ce ajungeţi acasă;
- ştiţi cum se vor desfăşura lucrurile de acum înainte
- aţi întrebat când vă puteţi relua activităţile obişnuite;
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii, în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Ar fi ideal dacă aţi renunţa la fumat înainte de orice procedură medicală, deoarece fumatul poate agrava problemele urologice şi poate creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
