Uretrotomie optică
Ce implică procedura?
Procedurile endoscopice (prin uretra cu o cameră) nu implică incizii şi se efectuează de obicei într-o singură zi. Este posibil să fie nevoie de un cateter vezical temporar pentru o zi până la şapte zile după procedură şi este posibil să fie nevoie să învăţaţi cum să vă dilataţi (întindeţi) uretra cu un cateter după procedură.
Ce alternative există?
- Monitorizarea – nu se întreprinde nimic.
- Operaţia deschisă – operaţia de reconstrucţie, adică uretroplastie sau meatoplastie.
Cum se desfăşoară ziua procedurii?
Urologul (sau un membru din echipa sa) va face o scurtă examinare a istoricului şi a medicaţiei dumneavoastră şi vă va explica din nou în ce constă intervenţia pentru ca dumneavoastră să vă daţi consimţământul. Veţi discuta şi cu anestezistul pentru a stabili dacă doriţi anestezie generală sau anestezie spinală precum şi despre ameliorarea durerii după intervenţie. Este posibil să vi se recomande utilizarea unei perechi de şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre intervenţie
Dilatare meat uretral /uretrala
Dilatarea presupune întinderea, sub anestezie locală sau generală, a uretrei sau meatului (deschiderea externă), cu ajutorul unor dilatatoare (din plastic sau metal) de dimensiuni progresive, după ce a fost lubrefiată uretra în prealabil cu gel cu anestezic. Ca parte a procedurii, se poate efectua şi o inspectare telescopică a uretrei (uretroscopie). O astfel de dilatare se efectuează într-o singură zi. Dacă ulterior vi s-a introdus un cateter, în cazul pacienţilor care nu necesită spitalizare, acesta se lasă una până la şapte zile.

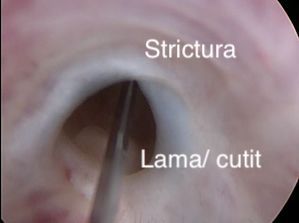
Uretrotomie optică
Se începe cu injectarea unui antibiotic intravenos după ce aţi fost testat alergologic în prealabil, apoi se face o tăietură în strictură cu un cuţit mic. Întreaga tăietură este internă, motiv pentru care nu sunt necesare copci la exterior. În majoritatea cazurilor, este necesară introducerea în uretră a unui cateter vezical după această procedură. Veţi merge acasă cu acest cateter şi vă veţi întoarce câteva zile mai târziu pentru ca acesta să vi se scoată.
Intervenţia implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Nu am trecut aici, individual, efectele secundare foarte rare (care au loc la mai puţin de 1 din 250 de pacienţi). Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient, însă aceste riscuri vă pot fi prezentate individual de către medicul dumneavoastră.
| Efecte secundare | Risc | ||
| Usturime sau sângerare uşoară la urinare un timp scurt după procedură | – la 1 din 2 & 1 din 10 pacienţi | ||
| Infecţii ale tractului urinar care necesită tratament cu antibiotice | – la 1 din 2 & 1 din 10 pacienţi | ||
| Reapariţia stricturii care ar necesita tratamente alternative sau repetate | – la 1 din 2 & 1 din 10 pacienţi | ||
| Deteriorarea uretrei care ar duce la formarea unui „pasaj fals” care necesită altă operaţie sau introducerea unui cateter suprapubian | – la 1 din 10 & 1 din 50 pacienţi | ||
| Infectarea zonei din jurul uretrei care va duce la formarea unui abces | – la 1 din 10 & 1 din 50 pacienţi | ||
| Posibilitatea de extirpare telescopică/biopsie a unei anomalii a vezicii sau a unei pietre (dacă se găseşte) | – la 1 din 10 & 1 din 50 pacienţi | ||
| Sângerare întârziată care necesită îndepărtarea cheagurilor sau o nouă intervenţie | – la 1 din 50 & 1 din 250 pacienţi | ||
| Scăderea calităţii erecţiilor care necesită tratament | – la 1 din 50 & 1 din 250 pacienţi | ||
| Indoiere (curbura) peniană la erecţie cauzată de formarea de ţesut cicatricial | – la 1 din 50 & 1 din 250 pacienţi | ||
| Probleme de anesteziere sau probleme cardiovasculare care necesită terapie intensivă (inclusiv infecţii pulmonare, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 pacienţi | ||
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
– tuburi de drenaj pe perioadă îndelungată (catetere);
– vezica extirpată;
– spitalizări îndelungate;
– internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- veţi fi consiliat în legătură cu recuperarea la domiciliu.
- vi se va arăta cum să mânuiţi cateterul (dacă vi s-a inserat unul).
- veţi fi programat pentru scoaterea cateterului.
- în cazul în care este necesară o dilatare post-operatorie pe care să o efectuaţi dumneavoastră, veţi fi chemat ca să vă arătăm cum se procedează.
- vi se va înmâna o copie după biletul de ieşire pentru dumneavostră şi una pentru medicul curant.
- dacă este necesar, vi se va elibera o reţetă pentru antibiotice sau alte medicamente.
- vi se va face o programare la control.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură
Trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- sunteţi infectat cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie.
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte de a merge acasă vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort;
- aţi înţeles ce trebuie sau ce este interzis să faceţi când ajungeţi acasă;
- ştiţi cum se vor desfăşura lucrurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Este recomandat să renunţaţi la fumat înainte de orice intervenţie deoarece fumatul poate înrăutăţi problemele urologice şi creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
