Uretroplastie peniană
Ce implică procedura?
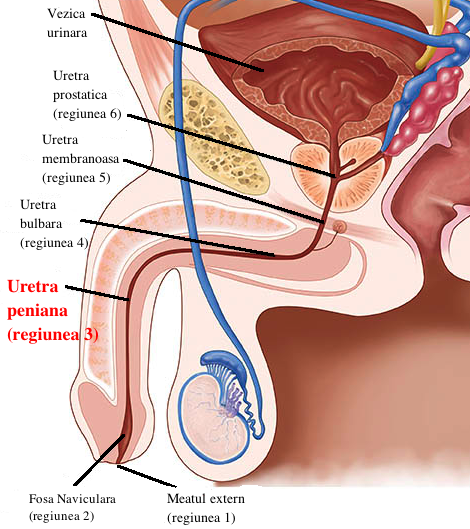
Uretroplastia peniană se efectuează pentru a trata o strictură aflată în orice zonă a penisului de la gland (capul penisului) până la partea frontală a scrotului. Stricturile peniene pot fi cauzate de:
- Inflamaţii (lichen scleros/balanită xerotică obliterantă).
- Introducerea de instrumente sau catetere.
- Boli cu transmitere sexuală.
Înainte de a fi de acord să faceţi această intervenţie, este posibil să vi se recomande să faceţi o uretrogramă, adică o radiografie care prezintă uretra în totalitate şi evaluează lungimea stricturii. Aceasta se realizează prin introducerea unui cateter foarte fin în vârful uretrei şi injectarea unei substanţe de contrast (un colorant care apare pe radiografie) când se face radiografia.
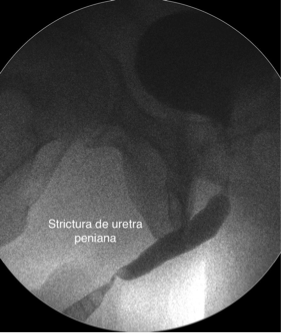
Uneori se preferă ultrasonografía uretrală ca modalitate alternativă de evaluare a stricturii uretrale. Aceasta constă în aplicarea unui gel pe penis urmată de urinare astfel încât anatomia uretrală să fie clară. Acest tip de teste arată că problema pe care o aveţi la urinare este localizată la nivelul penisului.
Ce alternative există?
- Monitorizarea – nu se întreprinde nimic.
- Uretrotomia optică – intervenţie telescopică pentru a inciza interiorul zonei îngustate.
- Dilatarea – întindere repetată utilizând dilatatoare de plastic sau de metal pe care este posibil să fie nevoie să o continuaţi dumneavoastră (autodilatare intermitentă).
Atât uretrotomia optică cât şi dilatarea repetată implică un risc crescut de reapariţie a stricturii.
Cum se desfăşoară ziua intervenţiei?
Urologul (sau un membru din echipa sa) va face o scurtă examinare a istoricului şi a medicaţiei dumneavoastră şi vă va explica din nou în ce constă intervenţia pentru ca dumneavoastră să vă daţi consimţământul. Veţi discuta şi cu anestezistul pentru a stabili dacă doriţi anestezie generală sau anestezie spinală precum şi despre ameliorarea durerii după intervenţie. Este posibil să vi se recomande utilizarea unei perechi de şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre intervenţie
- procedura se efectuează de obicei sub anestezie generală.
- înainte de intervenţie este posibil să vi se administreze antibiotice, după ce aţi fost atent testat din punct de vedere alergologic.
- se face o incizie fie în jurul penisului (acolo unde glandul se uneşte cu puţul) sau în perineu (între zona posterioară a scrotului şi anus).
- dacă aveţi prepuţ, este posibil să vi se recomande o circumcizie.
- fie se îndepărtează pielea care acoperă capul penisului pentru a-l expune pe întreaga lungime fie se trage penisul prin incizia perineală.
- se eliberează uretra din cei doi cilindri erectili din interiorul puţului şi se deschide de-a lungul întregii lungimi a stricturii.
- se ia o fâşie de mucoasă din interiorul gurii (mucoasa bucală) şi se coase pe ţesutul sănătos care acoperă cilindrii erectili.
- se cos apoi marginile uretrei direct pe marginile grefei, care lărgeşte uretra.
- uneori se utilizează drept grefă o bucată de piele (care este irigată cu sânge) prelevată direct din penis sau din prepuţ.
- pielea este prinsă la loc, fie în jurul capului penisului sau în perineu, în funcţie de zona inciziei iniţiale.
- rana din gură (dacă există) se va vindeca foarte repede; unii medici cos rana respectivă, alţii o lasă să se vindece de la sine.
- pielea se închide cu fire resorbabile care dispar de obicei în două-trei săptămâni.
- se bandajează penisul strâns (timp de 48 de ore).
- se introduce un catater în vezica urinară care va rămâne acolo timp de două-trei săptămâni.
- intervenţia durează aproximativ 2-3 h.
- spitalizarea poate dura o noapte sau două.
Intervenţia implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Nu am trecut aici, individual, efectele secundare foarte rare (care au loc la 1 din 250 de pacienţi). Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient, însă aceste riscuri vă pot fi prezentate individual de către medicul dumneavoastră.
| Efecte secundare | Risc | ||
| Disconfort sau amorţeală în gură în zona de unde s-a prelevat grefa din mucoasa bucală | – la 1 din 2 & 1 din 10 pacienţi | ||
| Formarea de noi stricturi care necesită noi intervenţii sau alt tratament | – la 1 din 2 & 1 din 10 pacienţi | ||
| Umflare şi echimoze (învineţire) la locul intervenţiei | – la 1 din 2 & 1 din 10 pacienţi | ||
| Scurgeri după urinare din cauza „lăsării”, relaxarii grefei | – la 1 din 2 & 1 din 10 pacienţi | ||
| Infecţii ale tractului urinar care necesită tratament cu antibiotice | – la 1 din 2 & 1 din 10 pacienţi | ||
| Pierderea erecţiei, erecţii modificate sau îndoite ca urmare a cicatrizării chirurgicale sau a infecţiei post-operatorii | – la 1 din 10 & 1 din 50 pacienţi | ||
| Imposibilitatea uretrei de a se uni complet ceea ce duce la scurgeri urinare în jurul liniei de sutură (fistulă) | – la 1 din 10 & 1 din 50 pacienţi | ||
| Infectarea rănilor care necesită tratament cu antibiotice | – la 1 din 10 & 1 din 50 pacienţi | ||
| Scurtarea penisului | – la 1 din 10 & 1 din 50 pacienţi | ||
| Sângerare întârziată care necesită îndepărtarea cheagurilor sau o nouă intervenţie | – la 1 din 50 & 1 din 250 pacienţi | ||
| Deschiderea rănii ceea ce ar necesita o nouă intervenţie | – la 1 din 50 & 1 din 250 pacienţi | ||
| Jet urinar împrăştiat | – la 1 din 50 & 1 din 250 pacienţi | ||
| Probleme de anesteziere sau probleme cardiovasculare care necesită terapie intensivă (inclusiv infecţii pulmonare, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 pacienţi | ||
| Rezistenţa materialului de sutură care necesită îndepărtarea ulterioară | – la 1 din 50 & 1 din 250 pacienţi | ||
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
– tuburi de drenaj pe perioadă îndelungată (catetere);
– vezica extirpată;
– spitalizări îndelungate;
– internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- vi se va înmâna o copie după biletul de ieşire pentru dumneavostră şi una pentru medicul curant.
- vi se va arăta cum să manevraţi cateterul.
- veţi fi consiliat în legătură cu recuperarea la domiciliu.
- va fi stabilită data şi locaţia pentru scoaterea cateterului.
- dacă este necesar, vi se va elibera o reţetă pentru antibiotice, pastile sau apă de gură.
- se va stabili o dată pentru control.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură
Trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- sunteţi infectat cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie.
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte de a merge acasă vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi înţeles ce trebuie sau ce este interzis să faceţi când ajungeţi acasă;
- aţi anunţat medicul dacă simţiţi disconfort;
- ştiţi cum se vor desfăşura lucrurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Este recomandat să renunţaţi la fumat înainte de orice intervenţie deoarece fumatul poate înrăutăţi problemele urologice şi creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
