Uretroplastie bulbo-prostatică
Ce implică procedura?
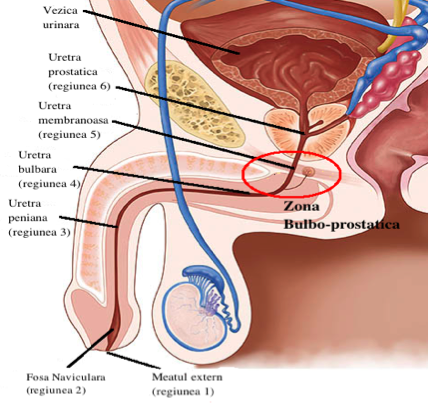
Uretra poate fi complet distrusă de o fractură pelvină, caz în care nu mai există legătură între uretra şi vezica urinară. În astfel de situaţii, se foloseşte un cateter suprapubian (un cateter în burtă) care este introdus imediat după traumatism pentru a permite drenarea vezicii. Separarea dintre vezică şi uretra se găseşte de obicei chiar sub prostată (uretra membranoasă), acolo unde sunt ataşaţi muşchii care răspund de asigurarea continenţei urinare.
Reconstrucţia are drept scop reunirea celor două capete uretrale rupte. În urma acestei reconstrucţii, continenţa poate fi menţinută cu ajutorul unui inel format din muşchi la gâtul vezicii urinare, deoarece mecanismul de funcţionare a sfincterului (valvei) principal a fost distrus ireversibil de către fractura pelviană.
Probabilitatea de incontinenţă în urma unei reconstrucţii este mai mare în cazul în care aţi mai suferit o intervenţie sau o rană la gâtul vezicii urinare, situaţie în care medicul chirurg va discuta cu dumneavoastră opţiunile de genul unei inserţii/montari de sfincter urinar artificial (AUS) ca procedură ulterioară pentru rezolvarea incontinenţei.
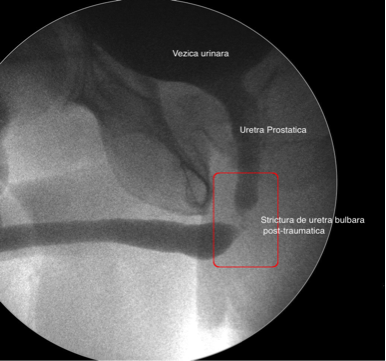
Înainte de a fi de acord să faceţi această intervenţie, este posibil să vi se recomande să faceţi o uretrogramă, adică o radiografie care prezintă uretra în totalitate şi evaluează lungimea stricturii. Aceasta se realizează prin introducerea unui cateter foarte fin în vârful uretrei şi injectarea unei substanţe de contrast (un colorant care apare pe radiografie) când se face radiografia.
Adesea se introduce de asemenea substanţă de contrast şi în vezica urinară printr-un cateter suprapubian. Pentru a ajuta la evaluarea lungimii şi complexităţii stricturii uretrale, este prosibil să vi se ceară să încercaţi să urinaţi odată ce vezica este plină. În situaţia în care radiografia nu prezintă foarte clar lungimea stricturii, atunci este posibil să se realizeze o examinare telescopică (cistoscopie flexibila) prin zona cateterului suprapubian.
Ce alternative există?
- Monitorizarea – prin intermediul unui cateter suprapubian inserat pe termen lung.
- Devierea urinară – într-un segment al intestinului (conductul ileac) astfel încât urina să fie colectată într-o pungă.
Cum se desfăşoară ziua intervenţiei?
Urologul (sau un membru din echipa sa) va face o scurtă examinare a istoricului şi a medicaţiei dumneavoastră şi vă va explica din nou în ce constă intervenţia pentru ca dumneavoastră să vă daţi consimţământul. Veţi discuta şi cu anestezistul pentru a stabili dacă doriţi anestezie generală sau anestezie spinală precum şi despre ameliorarea durerii după intervenţie. Este posibil să vi se recomande utilizarea unei perechi de şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre intervenţie
- procedura se efectuează de obicei sub anestezie generală
- înainte de intervenţie este posibil să vi se administreze antibiotice, după ce aţi fost testat din punct de vedere alergologic
- în general se face o incizie în perineu (între zona posterioară a scrotului şi anus), însă uneori este necesară şi efectuarea unei incizii în abdomenul inferior
- se identifică capetele uretrei, se îndepărtează ţestutul cicatricial până la apariţia de ţesut sănătos la fiecare capăt
- este posibil să fie nevoie să creăm o rută nouă pentru uretră prin îndepărtarea unei părţi din cartilaj sau din osul din spatele sinfizei pubiene (partea din faţă a pelvisului)
- se cos apoi capetele sănătoase ale uretrei peste un cateter
- pielea se închide cu fire resorbabile
- se utilizează un dren temporar
- prin uretră se va introduce un cateter în vezică unde trebuie să rămână pentru o perioadă de una două săptămâni, moment în care este posibil să scoatem cateterul suprapubian
- intervenţia durează aproximativ 2-3 h
- spitalizarea poate dura o noapte sau două
Intervenţia implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Nu am trecut aici, individual, efectele secundare foarte rare (care au loc la 1 din 250 de pacienţi). Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient, însă aceste riscuri vă pot fi prezentate individual de către medicul dumneavoastră.
| Efecte secundare | Risc | ||
| Umflare, disconfort şi echimoze (învineţire) la locul intervenţiei | – la 1 din 2 & 1 din 10 pacienţi | ||
| Formarea de noi stricturi care necesită noi intervenţii sau alt tratament | – la 1 din 2 & 1 din 10 pacienţi | ||
| Disfuncţii erectile care necesită alt tratament după intervenţie | – la 1 din 2 & 1 din 10 pacienţi | ||
| Infectarea rănilor care necesită tratament cu antibiotice | – la 1 din 10 & 1 din 50 pacienţi | ||
| Incontinenţă urinară datorată slăbirii sfincterului sau hiperactivităţii vezicii (cauzate de deteriorarea nervilor în urma fracturii pelviene) | – la 1 din 10 & 1 din 50 pacienţi | ||
| Imposibilitatea uretrei de a se uni complet ceea ce duce la scurgeri urinare în jurul liniei de sutură (fistulă) | – la 1 din 10 & 1 din 50 pacienţi | ||
| Sângerare întârziată care necesită îndepărtarea cheagurilor sau o nouă intervenţie | – la 1 din 50 & 1 din 250 pacienţi | ||
| Deschiderea rănii ceea ce ar necesita o nouă intervenţie | – la 1 din 50 & 1 din 250 pacienţi | ||
| Probleme de anesteziere sau probleme cardiovasculare care necesită terapie intensivă (inclusiv infecţii pulmonare, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 pacienţi | ||
| Rană rectală (deteriorarea pasajului posterior) în timpul efectuării procedurii uretrale | – la 1 din 50 & 1 din 250 pacienţi | ||
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
– tuburi de drenaj pe perioadă îndelungată (catetere);
– vezica extirpată;
– spitalizări îndelungate;
– internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- vi se va înmâna o copie după biletul de ieşire pentru dumneavostră şi una pentru medicul curant
- vi se va arăta cum să manevraţi cateterul
- veţi fi consiliat în legătură cu recuperarea la domiciliu
- va fi stabilită data şi locaţia pentru scoaterea cateterului
- dacă este necesar, vi se va elibera o reţetă pentru antibiotice sau alte medicamente
- se va stabili o dată pentru control
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură
Trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge)
- sunteţi infectat cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran)
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte de a merge acasă vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi înţeles ce trebuie sau ce este interzis să faceţi când ajungeţi acasă;
- aţi anunţat medicul dacă simţiţi disconfort;
- ştiţi cum se vor desfăşura lucrurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Este recomandat să renunţaţi la fumat înainte de orice intervenţie deoarece fumatul poate înrăutăţi problemele urologice şi creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
