Nefrectomie radicală
Ce implică această procedură?
Îndepărtarea chirurgicală a rinichiului, a glandelor suprarenale, a grăsimii înconjurătoare şi a nodulilor limfatici printr-o incizie în abdomenul superior (burtă) sau în spate (lateral), în cazul în care se suspectează un cancer renal.
Ce alternative există?
- Monitorizarea – tumora este lăsată în rinichi şi este monitorizată atent pentru orice semn de creştere.
- Nefrectomie laparoscopică radicală – îndepărtarea întregului rinichi şi a ţesutului înconjurător cu ajutorul unei tehnici endoscopice tip “gaura cheii” care poate fi efectuată si cu ajutorul robotului.
- Nefrectomie parţială deschisă – printr-o incizie în peretele abdominal sau în spate, se îndepărtează doar acea parte din rinichi unde se află tumora.
- Nefrectomie laparoscopică parţială – cu ajutorul unui tehnici endoscopice (de tip “gaura cheii”), se îndepărtează doar acea parte din rinichi unde se află tumora.
- Nefrectomie parţială asistată de robot –cu asistenţa robotului, printr-o tehnică endoscopică (tip “gaura cheii”) se îndepărtează doar acea parte din rinichi unde se află tumora.
Cum se desfăşoară ziua procedurii?
Medicul urolog (sau un membru al echipei sale) va face o scurtă examinare a istoricului şi a medicaţiei dumneavoastră şi vă va explica din nou în ce constă procedura pentru ca dumneavoastră să vă confirmaţi consimţământul. Medicul anestezist va discuta cu dumneavoastră despre opţiunile de anestezie generală sau spinală, precum şi modalităţile de ameliorare a durerii după intervenţie. Este posibil să vi se recomande utilizarea unei perechi de şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre procedură
- în general această procedură se efectuează sub anestezie generală, iar pacientul doarme pe toată durata sa.
- este posibil ca înainte de procedură să vi se administreze un antibiotic injectabil, după ce aţi fost testat alergologic.
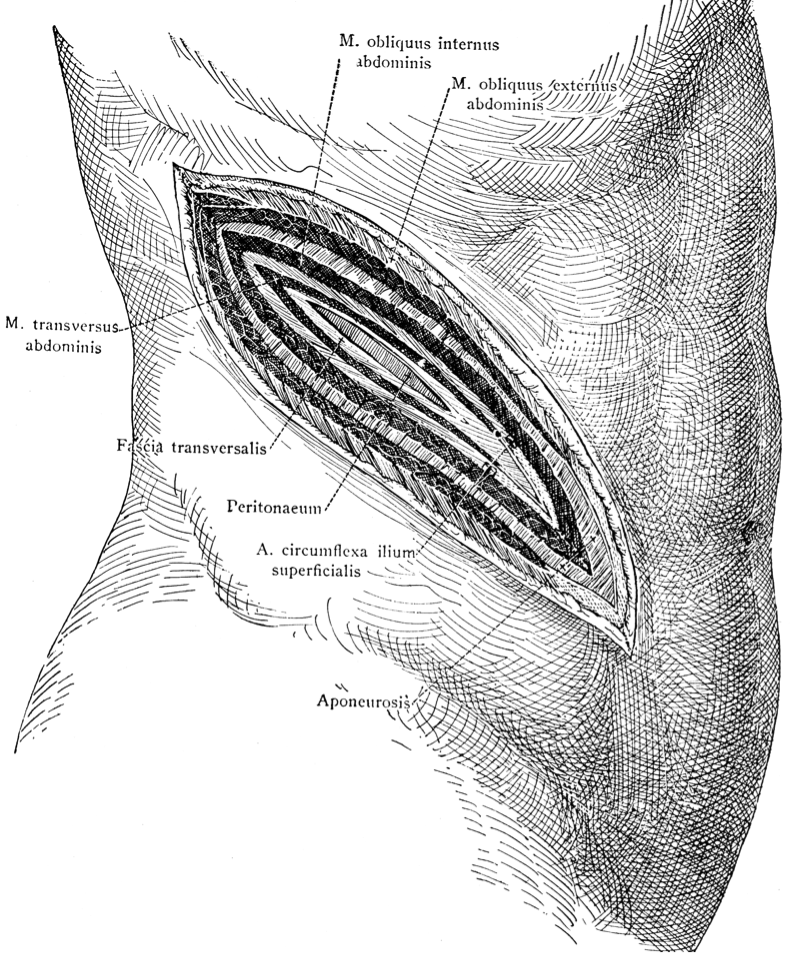
- se face o incizie oblică în partea superioară a abdomenului (burtă); uneori incizia se poate face în partea laterală şi poate fi necesar să fie extinsă in functie de dificultatea cazului. (poza)
- se îndepărtează rinichiul împreună cu toate structurile învecinate (în unele cazuri, glanda suprarenală, grăsime şi noduli limfatici).
- se introduce un cateter în vezică pentru a monitoriza cantitatea de urină eliminată; acesta este scos imediat ce vă puteţi mişca.
- uneori se introduce prin nas un tub în stomac (tub naso-gastric) pentru a preveni umflarea stomacului, mai ales în cazul în care procedura a fost foarte dificilă.
- rana se închide cu fire absorbabile, cleme sau capse care se scot în general după cinci şapte zile.
- în general se introduce un tub de dren în zona de unde a fost extirpat rinichiul pentru a preveni acumularea de lichid; acesta este îndepărtat când s-a oprit drenajul.
- procedura durează între una şi trei ore în funcţie de complexitatea situaţiei.
- spitalizarea durează de obicei cinci-şapte zile.
După o operaţie majoră în zona abdominală, există câteva tehnici necesare pentru o recuperare mai rapidă, pentru reducerea timpului de spitalizare şi pentru scăderea riscului unei noi internări. Pacienţii sunt încurajaţi să se ridice în picioare cât mai curând posibil pentru a reduce riscul formării de cheaguri de sânge în picioare şi pentru a ajuta intestinele să-şi reia funcţia. După procedură vi se vor arăta nişte tehnici de respiraţie profundă şi exerciţii pentru picioare şi vi se va recomanda să începeţi să beţi lichide şi să mâncaţi cât mai curând.
Procedura implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Efectele secundare care au loc foarte rar (la mai puţin de 1 pacient din 250) nu au fost menţionate individual. Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient; cereţi sfatul medicului chirurg în legătură cu riscurile şi impactul lor asupra dumneavoastră:
| Efecte secundare | Risc |
| Durere sau disconfort la locul inciziei | – aproape la toţi pacienţii |
| Umflarea peretelui abdominal sub rană cauzată de lezarea nervilor care irigă musculatura | -la 1 din 10 & 1 din 50 de pacienţi |
| Infecţie toracică | – la 1 din 25 de pacienţi (în 4% dintre cazuri) |
| Sângerări care necesită transfuzie sau o nouă operaţie | -la 1 din 10 & 1 din 50 de pacienţi |
| Infecţie, durere sau hernie la locul inciziei care necesită continuarea tratamentului | – la 1 din 33 de pacienţi (în 3% dintre cazuri) |
| Deschiderea accidentala a cavității pulmonare care necesită inserarea temporară a unui dren toracic | – la 1 din 10 & 1 din 50 de pacienţi |
| Necesitatea continuării tratamentului pentru cancer renal | – la 1 din 50 & 1 din 250 de pacienţi |
| Probleme anestezice sau cardiovasculare care pot necesita terapie intensivă (inclusiv infecţii toracice, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 de pacienţi (anestezistul vă poate estima riscul individual) |
| Implicarea sau lezarea structurilor locale învecinate (vase de sânge, splină, ficat, plămân, pancreas şi intestin) care necesită o operaţie mai extinsă | – la 1 din 50 & 1 din 250 de pacienţi |
| Există posibilitatea ca anomalia din rinichi să nu fie cancer | – la 1 din 50 şi 1 din 250 de pacienţi |
| Poate fi nevoie de dializă pentru stabilizarea funcţiei renale dacă celălalt rinichi nu funcţionează bine | – la 1 din 50 şi 1 din 250 de pacienţi |
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
- tuburi de drenaj pe perioadă îndelungată (catetere);
- vezica extirpată;
- spitalizări îndelungate;
- internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- veţi simţi disconfort în zona inciziilor timp de câteva zile şi spasme incomode care pot dura câteva luni.
- poate dura şase săptămâni pentru ca incizia să se vindece complet.
- trebuie să continuaţi să folosiţi ciorapi compresivi timp de 14 zile după ce ajungeţi acasă.
- veţi primi recomandări în legătură cu recuperarea la domiciliu.
- veţi primi o copie a biletului de ieşire pentru dumneavoastră şi una pentru medicul curant.
- dacă este necesar, veţi primi o reţetă pentru antibiotice sau alte medicamente.
- rezultatele histopatologice renale vor fi discutate în şedinţă de o echipă multidisciplinară.
- dumneavoastră şi medicul de familie veţi fi informaţi despre aceste rezultate cât mai curând posibil.
- când sunt gata rezultatele veţi fi programat la control.
După o incizie în abdomen, zona abdominală de sub cicatrice se umflă adesea din cauza lezării nervilor. Aceasta nu reprezintă o hernie şi se poate remedia prin întărirea muşchilor abdominali prin exerciţii.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură,trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant de corp străin (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- o infecţie actuală cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie în trecut.
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte să plecaţie acasă, vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort;
- aţi înţeles ce puteţi face şi ce este interzis să faceţi după ce ajungeţi acasă;
- ştiţi cum se vor desfăşura lucrurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii, în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Ar fi ideal dacă aţi renunţa la fumat înainte de orice procedură medicală, deoarece fumatul poate agrava problemele urologice şi poate creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
