Montare sfincter urinar artificial la femei
Ce implică procedura?
Aceasta este o operaţie pentru tratarea incontinenţei de efort (pierderi involuntare de urină atunci când faceţi exerciţii, strănutaţi sau faceţi efort intens) în cazul femeilor care au un sfincterul urinar slăbit sau lezat. Sfincterul urinar este muşchiul care menţine uretra (conductul urinar) închisă astfel încât să nu aveţi pierderi urinare. Această problemă este foarte des întâlnită la femeile cu probleme neurologice, însă operaţia poate fi folosită şi pentru tratarea femeilor care au suferit deja o operaţie nereuşită pentru incontinenţă urinară.
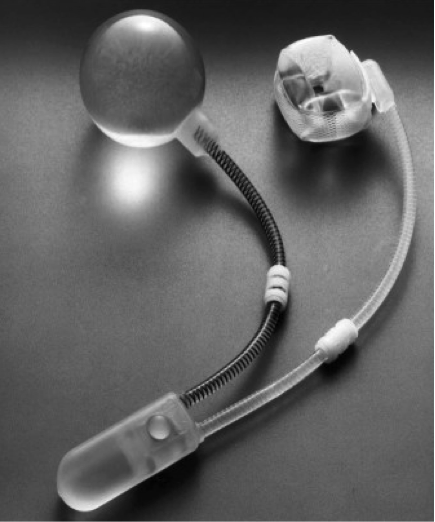
Procedura constă în implantarea în corp a unui dispozitiv care să menţină uretra uşor închisă. Acesta se deschide folosind pompa implantată sub pielea labiei atunci când aveţi nevoie să urinaţi. Sfincterul urinar artificial este format din trei părţi interconectate şi inserate în interiorul corpului:
- O manşetă circulară moale în jurul uretrei chiar sub gâtul vezicii care menţine uretra închisă pentru a preveni pierderile urinare
- O pompiţă moale aflată sub pielea labiei pe care o apăsaţi uşor pentru a deschide manşeta atunci când vreţi să urinaţi
- Un balon de presiune mic şi moale umplut cu fluid aflat în partea inferioară a abdomenului (burtă)
Ce alternative există?
În general, incontinenţa urinară poate fi tratată fără operaţie, drept pentru care se recomandă tuturor pacienţilor să încerce tratament nechirurgical înainte de a face o operaţie pentru a evita efectele secundare sau complicaţiile intervenţiei.
- Tampoane pentru incontinenţă – dacă simptomele nu vă deranjează foarte tare.
- Exerciţii pentru planşeul pelvin – incontinenţa urinară de efort se poate îmbunătăţi în 70% din cazuri cu ajutorul unui consilier sau fizioterapeut specializat în continenţă.
- Pierderea în greutate sau renunţarea la fumat – pot ajuta în incontinenţa de efort.
- Supozitoare vaginale pentru continenţă – inserate temporar în vagin pot ajuta în cazul scurgerilor care au loc în timpul exerciţiilor fizice.
Există mai multe operaţii de tratare a incontinenţei cauzate de efort, fiecare dintre ele prezentând avantaje şi dezavantaje care trebuiesc discutate cu medicul chirurg înainte de a lua o decizie:
- Îngroşare uretrală– injecţie în jurul uretrei.
- Operaţii cu bandelete suburetrale – TVT sau TOT folosind o bandeletă sintetică pentru a sprijini uretra de dedesubt.
- Sling autolog – se utilizează o bucată de ţesut rezistent din propriul perete abdominal (burtă) pentru a sprijini uretra de dedesubt.
- Colposuspensie – operaţie deschisă care ridică ţesutul din jurul gâtului vezicii către partea posterioară a pelvisului.
Cum se desfăşoară ziua procedurii?
Medicul chirurg împreună cu anestezistul vor discuta cu dumneavoastră planul pentru operaţiei. Este posibil să vi se recomande să purtaţi şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre procedură
- de obicei procedura se efectuează sub anestezie generală (dormiţi pe durata acesteia).
- în general se face o injecţie cu antibiotice înainte de procedură, după verificarea alergologică prealabilă.
- se face o mică incizie în abdomenul inferior (burtă).
- manşeta se plasează în jurul uretrei (conductului urinar).
- pompa se introduce în labie (lângă vagin).
- rezervorul (balonul de presiune) se introduce în partea inferioară a cavităţii abdominale (burtă) prin aceeaşi incizie.
- se folosesc fire dizolvabile care în mod normal dispar după două trei săptămâni.
- prin uretră se introduce un cateter în vezică.
- sfincterul artificial este „dezactivat ” imediat după procedură, deci nu va funcţiona, ceea ce înseamnă că încă veţi avea incontinenţă.
- spitalizarea durează câteva zile.
Cateterul vezical se scoate de obicei a doua zi, iar aceasta presupune că veţi începe să aveţi din nou scurgeri urinare imediat ce vi s-a scos cateterul. Sfincteul artificial nu se activează înainte de şase săptămâni de la procedură, când toate rănile s-au vindecat. Uneori se montează numai manşeta şi apoi într-o intervenţie secundară, se introduc şi celelalte componente. Toate acestea trebuiesc discutate cu medicul chirurg înainte de procedură.
Cât de eficientă este această procedură în vindecarea incontinenţei urinare cauzate de efort?
Aproximativ 70% dintre femei nu mai au scurgeri urinare după această procedură. Pentru majoritatea, situaţia este mult îmbunătăţită în urma operaţiei, chiar dacă mai pot exista unele scurgeri, altfel spus, peste 90% dintre femei sunt mulţumite de rezultat după inserarea sfincterului urinar artificial, însă în ceea ce priveşte rezultatul operaţiei în cazul femeilor cu incontinenţă de efort recurentă, după operaţii anterioare, nu este la fel de bun.
Procedura implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Nu am trecut aici, individual, efectele secundare foarte rare (care au loc la mai puţin de 1 din 250 de pacienţi). Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient, însă aceste riscuri vă pot fi prezentate individual de către medicul dumneavoastră.
| Efecte secundare | Risc |
| Sânge în urină cu senzaţie de înţepătură şi arsură la urinare | -la 1 din 2 & 1 din 10 de paciente |
| Echimoze şi disconfort în abdomenul inferior şi în vulvă | -la 1 din 2 & 1 din 10 de paciente |
| Incapacitatea de golire completă a vezicii, care nu trece de la sine, ci necesită cateter sau autocateterizare intermitentă | -la 1 din 10 & 1 din 20 de paciente |
| Defectarea dispozitivului şi necesitatea de a-l înlocui | -la 1 din 10 & 1 din 50 de paciente |
| Infecţie dezvoltată în jurul dispozitivului ceea ce necesită scoaterea lui | -la 1 din 10 & 1 din 50 de paciente |
| Retenţie de urină (incapacitate de urinare) care necesită reintroducerea unui cateter vezical | -la 1 din 10 & 1 din 50 de paciente |
| Imposibilitatea de a îmbunătăţi semnificativ situaţia | -la 1 din 10 & 1 din 50 de paciente |
| Infecţie urinară care necesită tratament cu antibiotic | -la 1 din 10 & 1 din 50 de paciente |
| Simptome de vezică hiperactivă (urinare frecventă şi urgentă) | -la 1 din 10 & 1 din 50 de paciente |
| Infectarea rănii (rănilor) | -la 1 din 10 & 1 din 50 de paciente |
| Lezarea uretrei sau a vaginului în momentul operaţiei făcând nesigură implantarea dispozitivului | -la 1 din 10 & 1 din 50 de paciente |
| Migrarea unor părţi ale dispozitivului către uretră, vagin sau peretele abdominal necesitănd îndepărtarea dispozitivului astfel încât zona să se poată vindeca înainte de introducerea unuia nou (acest lucru se poate întâmpla peste câteva luni sau peste câţiva ani) | -la 1 din 50 & 1 din 250 de paciente |
| Sângerare care necesită transfuzie sanguină | -la 1 din 50 & 1 din 250 de paciente |
| Probleme anestezice sau cardiovasculare care pot necesita terapie intensivă (inclusiv infecţii toracice, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 de paciente (anestezistul vă poate estima riscul individual)
|
Sfincterele urinare artificiale sunt dispozitive mecanice care vor ceda în cele din urmă din cauza uzurii. În medie, acestea au o durată de funcţionare de 7-10 ani. În cazul în care dispozitivul se strică, acesta poate fi înlocuit prin repetarea procedurii.
Totuşi, rezultatetele în cazul incontinenţei urinare recurente de efort care nu a fost vindecată chirurgical anterior nu sunt la fel de bune precum cele de la intervenţia făcută prima dată.
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
– tuburi de drenaj pe perioadă îndelungată (catetere);
– extirparea vezicii;
– spitalizări îndelungate;
– internări repetate în spital.
La ce trebuie să se aştepte pacienta când ajunge acasă?
- echimozele şi umflarea abdomenului inferior şi a labiei pot dura câteva zile.
- vor exista scurgeri urinare când ajungeţi acasă pentru că dispozitivul nu este activat.
- evitaţi să ridicaţi greutăţi sau să faceţi exerciţii obositoare până când va fi activat dispozitivul.
- la câteva săptămâni după procedură veţi fi programată pentru activarea dispozitivului şi veţi primi instrucţiunile pentru utilizarea acestuia.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură
Trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- sunteţi infectat cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie.
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte de a merge acasă vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort;
- aţi înţeles ce trebuie sau ce este interzis să faceţi când ajungeţi acasă;
- ştiţi cum se vor desfăşura lucurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Ar fi ideal să renunţaţi la fumat înainte de orice procedură deoarece fumatul poate agrava problemele urologice şi creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
