Montare sfincter urinar artificial la bărbați
Ce implică procedura?
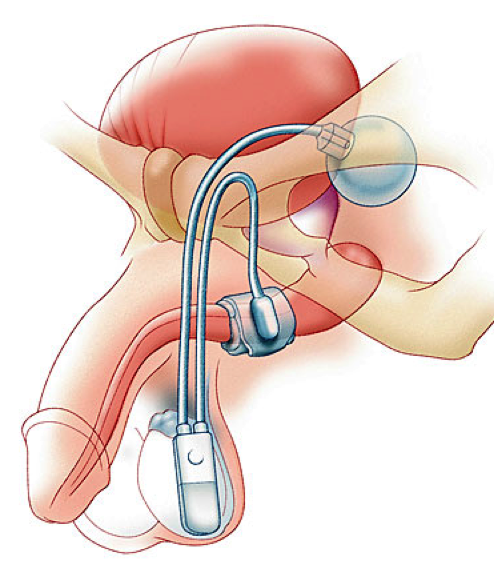
Sfincterul urinar artificial este un dispozitiv care se introduce în corp pentru controlarea pierderilor urinare involuntare la bărbaţii cu incontinenţă urinară de efort moderată şi severă. Dispozitivul este ascuns complet, fără părţi exterioare, astfel încât controlul urinar să fie discret. Este format dintr-o manşetă care înconjoară uretra (conductul urinar), o pompă inserată în scrot şi un balon inserat în abdomen pentru a regla presiunea. Umflarea manşetei limitează scurgerea de urină, iar pentru a permite trecerea urinei, pompa trebuie apăsată şi aceasta va da drumul manşetei. Manşeta se va umfla din nou automat după cinci minute, pentru a opri alte pierderi. După montarea dispozitivului, la majoritatea bărbaţilor mai apar doar scurgeri minore sau picături de urină atunci când fac exerciţii energice sau efort intens. În general, după această procedură, bărbaţii folosesc un singur tampon pe zi (sau mai puţin) în pentru aceste scurgeri minore.
Manşeta se plasează de obicei în jurul uretrei bulbare, însă sunt cazuri când trebuie poziţionată la gâtul vezicii.
Ce alternative există?
- Măsuri conservatoare– ajutor pentru continenţă, cum ar fi tampoanele sau alte dispozitive care să reţină scurgerea urinară.
- Exerciţii pentru planşeul pelvin – antrenarea muşchilor pentru întărirea planşeului pelvin şi reducerea scurgerilor urinare; este adesea recomandată ca tratament de primă linie în problemele de incontinenţă urinară de efort.
- Inserarea unui sling pentru bărbaţi – un “bandaj” plasă implantat pentru repoziţionarea şi sprijinirea uretrei şi pentru redarea controlului normal asupra vezicii; nu necesită intervenţie din partea pacientului şi este complet invizibil pentru ceilalţi.
- Cateter uretral sau suprabubian – se inserează un cateter în vezică pentru drenarea urinei direct în pungă. Se poate introduce un cateter prin conductul urinar (cateter uretral) sau direct prin peretele abdominal (cateter suprabubian). De obicei, acestea se utilizează în cazul bărbaţilor pentru care tratamentul chirurgical nu este o opţiune şi pot cauza infecţii ale tractului urinar, formarea de pietre în vezică şi alte probleme.
- Deviere urinară – există cazuri când cea mai bună metodă de gestionare a incontinenţei este devierea urinară, operaţie majoră prin care ureterele (tuburile care conduc urina din rinichi către vezică) sunt separate şi o secţiune izolată din intestinul subţire este unită cu ureterele în peretele abdominal, ca stomă, colectând astfel urina într-o pungă care se află pe suprafaţa abdomenului.
Cum se desfăşoară ziua procedurii?
Medicul urolog (sau un membru din echipa sa) va recapitula istoricul medical şi medicaţia dumneavoastră şi va discuta cu dumneavoastră despre desfăşurarea operaţiei pentru a vă da consimţământul. Veţi discuta şi cu anestezistul în legătură cu opţiunile de anesteziere generală sau spinală, precum şi despre atenuarea durerii după încheierea procedurii. Este posibil să vi se recomande să purtaţi şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre procedură
- de obicei procedura se efectuează sub anestezie generală.
- este posibil să vi se facă o injecţie cu antibiotice înainte de procedură, după verificarea alergologică prealabilă.
- se face o incizie în perineu (zona dintre scrot şi anus); dacă manşeta se înserează la gâtul vezicii, incizia se va face în abdomenul inferior (burtă).
- uretra este mobilizată şi se poziţionează manşeta în jurul conductului urinar.
- se mai face încă o incizie mică în abdomen pentru implantarea balonului şi a pompei de control în scrot.
- se conectează componentele cu tuburi şi se umplu cu fluid steril.
- inciziile din piele se închid cu copci dizolvabile.
- în timpul operaţiei se introduce un cateter în vezică şi este scos fie înainte să vă treziţi fie ziua următoare (înainte de externare).
- la terminarea operaţiei se „dezactivează” dispozitivul pentru a permite vindecarea ţesutului.
- în această perioadă veţi fi incontinent şi va fi trebui să continuaţi utilizarea metodelor de ajutor pe care le foloseaţi înainte de operaţie.
- se activează pompa (în ambulatoriu) la aproximativ şase săptămâni de la introducerea sfincterului urinar artificial.
Procedura implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Nu am trecut aici, individual, efectele secundare foarte rare (care au loc la mai puţin de 1 din 250 de pacienţi). Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient, însă aceste riscuri vă pot fi prezentate individual de către medicul dumneavoastră.
| Efecte secundare | Risc |
| Edem şi echimoza în zona rănii, a perineului şi a scrotului | -la 1 din 2 & 1 din 10 de pacienţi |
| Disconfort în zona perineului şi a scrotului | -la 1 din 2 & 1 din 10 de pacienţi |
| Infectarea rănii sau infecţie a tractului urinar care necesită tratament cu antibiotic | -la 1 din 10 & 1 din 50 de pacienţi |
| Infectarea sau eroziunea dispozitivului ce necesită reintervenție | -la 1 din 10 & 1 din 50 de pacienţi |
| Eşec mecanic al dispozitivului care necesită o nouă intervenţie pentru corectură | -la 1 din 10 & 1 din 50 de pacienţi |
| Imposibilitatea de a controla continenţa | -la 1 din 10 & 1 din 50 de pacienţi |
| Incontinența prin imperiozitate | -la 1 din 10 & 1 din 50 de pacienţi |
| Micşorarea uretrei (atrofiere) care duce la scurgeri recurente de urină, necesitând o nouă intervenţie | – la 1 din 10 & 1 din 50 de pacienţi |
| Probleme anestezice sau cardiovasculare care pot necesita terapie intensivă (inclusiv infecţii toracice, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 de pacienţi (anestezistul vă poate estima riscul individual)
|
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
– tuburi de drenaj pe perioadă îndelungată (catetere);
– extirparea vezicii;
– spitalizări îndelungate;
– spitalizări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- veţi primi sfaturi în legătură cu recuperarea la domiciliu
- vi se va arăta ce să faceţi pentru a evita activarea dispozitivului şi ce să faceţi în cazul în care nu puteţi urina
- veţi primi o copie a biletului de ieşire pentru dumneavoastră şi una pentru medicul dumneavoastră curant
- dacă este necesar, vi se va elibera o reţetă pentru antibiotice sal alte medicamente necesare
- veţi fi programat pentru activarea dispozitivului
Dacă în viitor veţi fi supus unei intervenţii abdominale, în zona inghinală sau perineală, TREBUIEsă-l înştiinţaţi pe medic că aveţi un sfincter urinar artificial, altfel riscaţi ca dispozitivul să fie deteriorat în timpul operaţiei.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură
Trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- sunteţi infectat cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie.
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte de a merge acasă vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort;
- aţi înţeles ce trebuie sau ce este interzis să faceţi când ajungeţi acasă;
- ştiţi cum se vor desfăşura lucurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Ar fi ideal să renunţaţi la fumat înainte de orice procedură, deoarece fumatul poate agrava problemele urologice şi creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
