Implant proteză peniană
Proteza peniană maleabilă sau gonflabilă
Ce implică această procedură?
Protezele peniene (implanturile) au scopul de a oferi suficientă rigiditate penisului pentru penetrare, atunci când toate celelalte metode medicale pentru disfuncţiile erectile nu dau rezultate. Această procedură nu vă afectează libido-ul (dorinţa de a face sex), senzaţiile la nivelul penisului sau în timpul orgasmului (climax).
Implanturile se pot simţi la palpare, însă se află complet în interiorul corpului. În mod normal se folosesc în disfuncţia erectilă (impotenţă) însă uneori pot fi folosite şi în caz de:
- Priapism – erecţie prelungită care duce la distrugerea ţesutului erectil din penis, mai ales atunci când măsurile aplicate nu au dat rezultat;
- Boală Peyronie – pentru a îndrepta îndoirea accentuată a penisului în timpul erecţiei atunci când îndreptarea simplă poate duce la disfuncţii erectile sau în cazurile în care funcţia erectilă este slabă şi nu s-a îmbunătăţit cu ajutorul medicamentelor; sau
- Incontinenţă –pentru a face penisul suficient de tumescent (umflat) pentru a putea ataşa un dispozitiv antiincontinenţă pentru controlarea scurgerilor urinare.
Ce tipuri de implanturi peniene există?
Înainte de procedură, pacientul va avea o discuţie cu medicul în legătură cu diferitele tipuri de implanturi şi i se va prezenta cum arată şi cum funcţionează acestea. În general, un implant are o valabilitate de 10 ani, după care trebuie schimbat cu unul nou.
Există trei tipuri de bază de implant:
- Maleabil – două tije flexibile care produc o rigiditate permanentă, dar care se pot îndoi, astfel încât să nu fie observabile. Se introduc rapid şi uşor, foarte rar apar probleme mecanice şi sunt de folos în special bărbaţilor cu o situaţie medicală complexă.
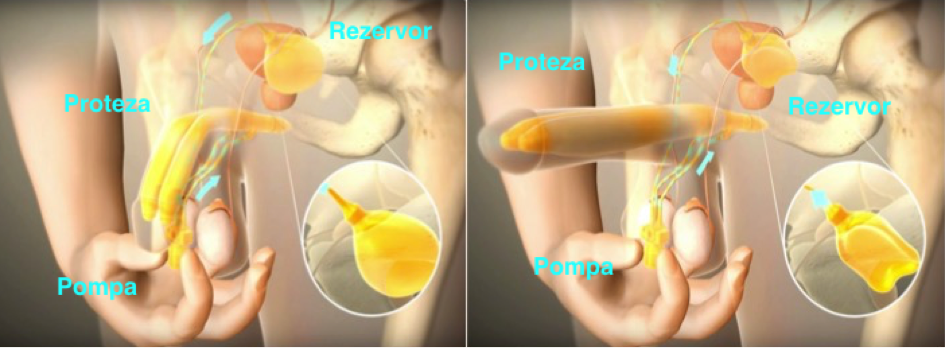
- Dispozitiv gonflabil din trei piese – doi cilindrii pereche în penis, o pompă în scrot şi un rezervor cu lichid în abdomen. Pompa este activată manual şi reproduce o erecţie normală cât mai apropiată de realitate. Deoarece acestea conţin mai multe părţi, introducerea lor durează mai mult şi prezintă un risc mai ridicat de apariţie a problemelor mecanice care ar putea necesita reparare chirurgicală; şi
- Dispozitiv gonflabil din două piese – doi cilindrii preumpluţi care necesită o pompă scrotală, dar nu au un rezervor cu lichid. Sunt folositoare în cazul în care pacientul a suferit o intervenţie chirurgicală la nivelul pelvian sau abdominal ceea ce ar face dificilă inserarea rezervorului. Nu devin atât de flasce (moi) la dezumflare precum dispozitivele din trei piese. Această procedură trebuie considerată ca fiind chirurgie de „ultimă fază”, ireversibilă. Este recomandabil să discutaţi cu medicul urolog toate opţiunile alternative de tratament înainte de a vă decide pentru o proteză peniană.
Ce alternative există?
Pacienţii trebuie să fi încercat deja cel puţin două tipuri diferite de tratament oral (tablete) de tipul sildenafil, tadalafil, vardenafil sau avanafil) precum şi o a doua linie de tratament (injecţii cu alprostadil, creme sau granule) înainte de a fi evaluaţi pentru operaţie de protezare peniană.
Tablete orale– medicamente (ex. sildenafil,tadalafil, bvardenafil sau avanafil) rămân prima alegere de tratament pentru majoritatea pacienţilor.
Injecţii peniene– un preparat pe bază de prostaglandine injectat direct în penis.
Dispozitive cu vaccum pentru producerea erecţiei – un aparat extern care aspiră sângele în penis şi îl menţine rigid cu ajutorul unui inel constrictor.
Pelete uretrale pe bază de prostaglandine/ gel uretral– se foloseşte o peletă pe bază de prostaglandine sau un gel introdus în uretră.
ESWT DUOLITH SD1 – Terapia extracorporeală cu unde de șoc – Terapia cu unde de șoc extracorporeală este utilizată în tratamentul disfuncției erectile de origine vasculară de mai bine de un deceniu . Când se tratează disfuncția sexuală cu terapie de unde de șoc, undele de soc de intensitate scăzută sunt aplicate în diferite zone de tratament pe suprafața penisului și zona perineală . Undele de presiune acustică sunt aplicate în zona penisului zona de tratament încurajând neovascularizarea în interiorul penisului creând noi vase de sînge în țesutul penian care permit pacientului să obțină și să mențină erecții ferme.
În cazul bolii Peyronie, se ia în considerare protezarea peniană dacă există şi asociere cu o funcţie erectilă slabă care nu răspunde la tratament oral (sildenafil, talalafil, vardenafil, avanafil) sau dacă există o curbare severă, care prin chirurgie convenţională prezintă risc crescut de a produce disfuncţie erectilă.
În priapismul ischemic acut, se ia în considerare protezarea peniană, dacă priapismul a durat mai mult de două sau trei zile şi nu a răspuns la alte măsuri (aspirare, medicaţie sau chirurgie cu şunt)
Cum se desfăşoară ziua procedurii?
Medicul urolog (sau un membru al echipei sale) va face o scurtă examinare a istoricului şi a medicaţiei dumneavoastră şi vă va explica din nou în ce constă procedura pentru ca dumneavoastră să vă confirmaţi consimţământul.
Medicul anestezist va discuta cu dumneavoastră despre opţiunile de anestezie generală sau spinală, precum şi modalităţile de ameliorare a durerii după intervenţie.
Este posibil să vi se recomande utilizarea unei perechi de şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre procedură
- zona este rasă şi curăţată apoi cu un antiseptic timp de 5-10 minute pentru a minimiza riscul de infecţie.
- procedura se efectuează de obicei sub anestezie generală sau, uneori, sub anestezie spinală (pacientul este treaz sau sedat, dar nu simte nimic de la mijloc în jos).
- în general se administrează un antibiotic injectabil, după o testare alergologică prealabilă.
- se face o mică incizie chiar sub zona de legătură dintre penis şi scrot; întreaga procedură poate fi efectuată prin această incizie, însă uneori, mai poate fi necesară o a doua incizie în abdomen, pentru poziţionarea rezervorului, dacă este necesar.
- se desface ţesutul din interiorul cilindrilor erectili ai penisului (corpii cavernoşi) şi se măsoară spaţiul obţinut pentru introducerea celei mai potrivite măsuri de implant.
- se crează în scrot un spaţiu pentru pompă (dacă se foloseşte un dispozitiv gonflabil), de obicei între testicule, în partea din faţă a scrotului (astfel încât să fie uşor de găsit).
- dacă este necesar un rezervor abdominal, acesta se plasează lângă vezica urinară prin aceeaşi incizie, sau printr-o incizie separată.
- dispozitivele gonflabile se umplu cu lichid, aerul este evacuat din cilindrii şi din tubii conectori şi se testează umflarea, în timp ce pacientul doarme.
- în general se lasă un tub de dren în rană şi un cateter peste noapte.
- penisul este înfăşurat strâns într-un pansament pentru a evita inflamarea şi echimozele.
La o zi după operaţie, pansamentul, cateterul şi tubul de dren se vor scoate. Dacă pacientului i s-a introdus un dispozitiv gonflabil, acesta va fi dezumflat înainte de plecarea pacientului acasă. Această primă dezumflare poate fi destul de inconfortabilă, însă acest lucru nu trebuie să-l descurajeze pe pacient.
Procedura implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Efectele secundare care au loc foarte rar (la mai puţin de 1 pacient din 250) nu au fost menţionate individual. Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient; cereţi sfatul medicului chirurg în legătură cu riscurile şi impactul lor asupra dumneavoastră:
| Efecte secundare | Risc |
| Inflamarea şi echimoze la nivelul penisul | – aproape la toţi pacienţii |
| Infectarea dispozitivului la revizuirea implantului, în priapism/fibroză sau în cazul procedurilor complexe | – la 1 din 10 & 1 din 16 pacienţi (între 6% şi 10% dintre cazuri) |
| Nefuncţionare/eşec mecanic al implanturilor gonflabile în timp de 10 ani (care poate duce la umflare necontrolată şi neacţionată şi care necesită o nouă intervenţie) | – în mai puţin de 5% dintre cazuri |
| Eroziunea dispozitivului care necesită o nouă intervenţie | – în mai puţin de 5% dintre cazuri |
| Flexibilitatea sau „atârnarea” glandului (capului de penis) în jos către picioare | – la 1 din 50 & 1 din 100 de pacienţi |
| Infectarea dispozitivului (după prima implantare) | – în 1-2% din cazuri |
| Lezarea neintenţionată a vezicii urinare, a intestinelor sau a vaselor de sânge adiacente sau perforarea corpilor cavernoşi în momentul inserării (ceea ce poate împiedica implantarea) | – la 1 din 50 şi 1 din 250 de pacienţi |
| Probleme anestezice sau cardiovasculare care pot necesita terapie intensivă (inclusiv infecţii toracice, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 de pacienţi (medicul anestezist vă poate estima riscul individual) |
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
- tuburi de drenaj pe perioadă îndelungată (catetere);
- vezica extirpată;
- spitalizări îndelungate;
- internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- veţi primi recomandări în legătură cu recuperarea la domiciliu.
- vor apărea inflamaţii şi disconfort timp de câteva zile dupa procedură.
- veţi primi o copie a biletului de ieşire pentru dumneavoastră şi una pentru medicul curant.
- este posibil să faceţi un tratament complet cu antibiotic.
- vi se va face o programare în ambulator după două –trei săptămâni de la procedură pentru a vi se arăta cum să îndoiţi sau să umflaţi dispozitivul.
- se recomandă evitarea oricărei activităţi sexuale timp de şase săptămâni după operaţie.
Dacă în viitor veţi suferi o operaţie la nivel abdominal, inghinal sau perineal, trebuie să anunţaţi medicul chirurg că aveţi implanturi peniene gonflabile. Dacă omiteţi să prezentaţi această informaţie, riscaţi să se defecteze părţi din implant în timpul intervenţiei.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură, trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant de corp străin (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- o infecţie actuală cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie în trecut.
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte să plecaţie acasă, vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort;
- aţi înţeles ce puteţi face şi ce este interzis să faceţi după ce ajungeţi acasă;
- ştiţi cum se vor desfăşura lucrurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii, în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Ar fi ideal dacă aţi renunţa la fumat înainte de orice procedură medicală, deoarece fumatul poate agrava problemele urologice şi poate creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
