Excizie diverticul uretral
Ce implică procedura?
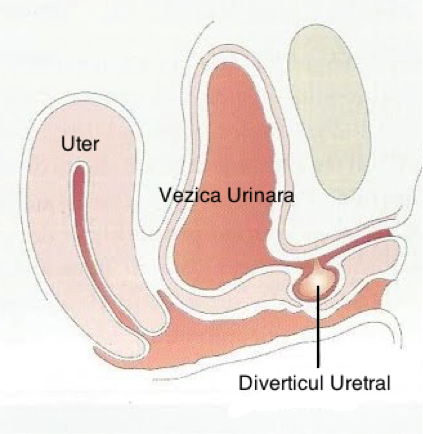
Un diverticul uretral este un „buzunar” sau o invaginare care se formează în apropierea uretrei (conductului) şi pentru că este conectată cu uretra, această invaginare se umple în mod repetat cu urină atunci când se goleşte vezica şi cauzează simptome. Această intervenţie excizează diverticulul printr-o incizie făcută în vagin.
Ce alternative există?
- Fără tratament – dacă diverticulul nu deranjează, uneori poate fi lăsat netratat
- Deschiderea diverticulului în vagin – aceasta se realizează printr-o incizie mică în vagin şi nuse extirpă, însă această variantă nu este la fel de bună ca îndepărtarea lui.
Cum se desfăşoară ziua intervenţiei?
Veţi avea o întâlnire cu medicul chirurg şi cu anestezistul care vă vor explica cum se desfăşoară operaţia. Este posibil să vi se recomande utilizarea unei perechi de şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre intervenţie
- de obicei intervenţia se realizează sub anestezie generală (în care dormiţi) sau cu anestezie spinală (nu dormiţi, dar nu simţiţi nimic de la mijloc în jos).
- medicul chirurg va evalua uretra şi vezica cu ajutorul unui telescop (cistoscop)
- se face o mică incizie în interiorul vaginului
- se separă diverticulul de uretră şi se extirpă; în uretră va rămâne o gaură mică care se remediază utilizând copci fine dizolvabile
- de obicei zona remediată este întărită prin poziţionarea unei părţi din ţesutul propriu peste uretră, ţesut care poate să provină din pielea de sub vagin sau din grăsimea din labii (labiile vaginale pe care creşte păr)
- în cazul în care se foloseşte ţesut din labiile mari, veţi avea o mică tăietură pe labie; uneori se inserează un dren mic în zona respectivă, adică un tub mic de plastic care iese din piele şi permite drenarea sângelui; acesta se scoate după o zi sau două de la operaţie
- în zona vaginală se folosesc copci resorbabile (si pentru labii la fel, dacă este cazul) care dispar după două trei săptămâni
- uneori se introduce o compresă mică în vagin şi se scoate a doua zi
- prin uretră se va insera un cateter în interiorul vezicii prin abdomen numit cateter suprapubian
Este posibil să apară sângerări vaginale în primele zile, dar de obicei acestea se opresc foarte repede. Cateterul trebuie să rămână în zona respectivă cel puţin două săptămâni, dar veţi putea merge acasă. Este posibil ca la început, după scoaterea cateterului să simţiti disconfort la urinare.
Intervenţia implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Nu am trecut aici, individual, efectele secundare foarte rare (care au loc la mai puţin de 1 din 250 de pacienţi). Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient, însă aceste riscuri vă pot fi prezentate individual de către medicul dumneavoastră.
| Efecte secundare | Risc | ||
| Sângerare vaginală uşoară (în primele două zile), echimoze sau cheaguri de sânge sub piele | – aproape la toţi pacienţii | ||
| Durere temporară în zona inciziei care necesită analgezice simple de genul aspirinei, paracetamolului sau ibuprofenului | – aproape la toţi pacienţii | ||
| Incontinenţă cauzată de stres (scurgerea urinei atunci când tuşiţi, strănutaţi sau faceţi mişcare) | – între 1 din 10 & 1 din 20 de paciente (5-10%) | ||
| Infectarea rănilor care necesită tratament cu antibiotice | – între 1 din 20 & 1 din 50 de paciente (2-5%) | ||
| Reapariţia diverticulului (problema reapare) | – între 1 din 20 & 1 din 50 de paciente (2-5%) | ||
| Dificultate la urinare cauzată de cicatrizarea şi îngustarea uretrei | – între 1 din 20 & 1 din 50 de paciente (2-5%) | ||
| Modificarea formei sau aspectului labiilor | – între 1 din 50 & 1 din 250 de paciente (mai puţin de 2%) | ||
| Sângerare severă care necesită o nouă intervenţie | – între 1 din 50 & 1 din 250 de paciente | ||
| Probleme de anesteziere sau probleme cardiovasculare care necesită terapie intensivă (inclusiv infecţii pulmonare, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 pacienţi (anestezistul va estima riscul individual). | ||
| Fistulă (legătură între uretră şi pielea vaginală cu posibile scurgeri de urină) | – la mai puţin de 1 din 50 de paciente (sub 2%)
|
||
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
– tuburi de drenaj pe perioadă îndelungată (catetere);
– vezica extirpată;
– spitalizări îndelungate;
– internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- vi se va înmâna o copie după biletul de ieşire pentru dumneavostră şi una pentru medicul curant.
- veţi fi externată din spital având un cateter în vezica urinară şi vi se va arăta cum să îl manevraţi acasă şi veţi fi programată pentru scoaterea sa.
- este posibil să simţiţi dureri vaginale câteva săptămâni după aceea, dureri care trec cu analgezice simple.
- este recomandabil ca în primele săptămâni să evitaţi activităţile obositoare şi ridicarea greutăţilor.
- după patru săptămâni vă puteţi relua activităţile zilnice; dacă aveţi o slujbă solicitantă sau faceţi exerciţii obositoare cum ar fi alergare sau gimnastică, trebuie să aşteptaţi un timp mai îndelungat şi să vă reluaţi gradual activităţile.
- aveţi nevoie de cel puţin trei săptămâni de concediu medical sau posibil mai mult dacă aveţi o slujbă solicitantă (echipa de chirurgi vă va face recomandările necesare).
- după procedură trebuie să evitaţi contactul sexual timp de şase săptămâni.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură
Trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- sunteţi infectat cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie.
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte de a merge acasă vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort;
- aţi înţeles ce trebuie sau ce este interzis să faceţi când ajungeţi acasă;
- ştiţi cum se vor desfăşura lucrurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Este recomandat să renunţaţi la fumat înainte de orice intervenţie deoarece fumatul poate înrăutăţi problemele urologice şi creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
