ESWL – Litotritie extracorporeală
Ce implică procedura?
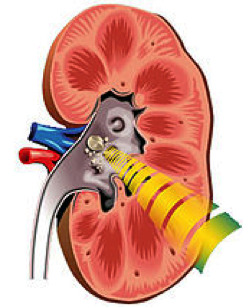
Procedura constă în bombardarea prin piele a calculilor renali cu unde de şoc concentrate pe spargerea calculilor în fragmente suficient de mici pentru a trece natural prin conductul urinar. Pentru localizarea pietrei/pietrelor se foloseşte fie radiografia, fie ecografía.
Ce alternative există?
Alternativele prezintă o rată diferită de risc şi succes, în funcţie de mărimea şi poziţia pietrei:
- Intervenţie ureteroscopică – se realizează sub anestezie generală, cu ajutorul unui endoscop şi constă în spargerea pietrei cu laserul.
- Îndepărtarea percutantă (de tip “gaura cheii”) a pietrelor – perforarea directă a rinichiului prin piele în partea laterală a corpului.
Cum se desfăşoară ziua procedurii?
Ar fi bine să folosiţi un halat propriu. Se vor face analize de urină pentru depistarea unei potenţiale infecţii urinare şi se va face o radiografie pentru a vedea dacă piatra se află în acelaşi loc. Pacientul poate mânca o masă uşoară în dimineaţa tratamentului şi trebuie să bea numai lichide clare în cele două – patru ore dinaintea tratamentului.
Detalii despre procedură
- în general înainte de procedură se face o injecţie cu antibiotic după verificarea alergologică prealabilă.
- înainte de tratament, pacientului i se administrează un analegezic injectabil sau sub formă de tabletă.
- pacientul este treaz pe durata procedurii, deşi uneori se administrează un sedativ care provoacă somnolenţă.
- în cazul copiilor, acest tratament se aplică sub anestezie generală.
- pacientul este aşezat pe un pat special de tratament, după ce i s-a aplicat pe piele fie gel fie apă pentru asigurarea unui bun contact cu generatorul de unde şoc.
- după ce piatra a fost reperată cu ajutorul unei radiografii sau ecografii, aparatul trimite unde şoc pulsate.
- pacientul trebuie să stea complet nemişcat pe durata tratamentului.
- fiecare undă de şoc crează o senzaţie de plesnire peste spate cu o bandă elastică, însă uneori se poate simţi şi un disconfort mai profund în rinichi.
- pacientul poate primi un analgezic suplimentar sau un sedativ dacă tratamentul i se pare prea dureros.
Procedura implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Nu am trecut aici, individual, efectele secundare foarte rare (care au loc la mai puţin de 1 din 250 de pacienţi). Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient, însă aceste riscuri vă pot fi prezentate individual de către medicul dumneavoastră.
| Efecte secundare | Risc |
| Hematurie (sânge în urină) care poate dura câteva zile | – la 1 din 2 & 1 din 10 pacienţi |
| Durere în rinichi atunci când fragmente mici de piatră sunt eliminate | – la 1 din 2 & 1 din 10 pacienţi |
| Necesitatea unei noi litotritii pentru a îndepărta piatra/pietrele care a(u) mai rămas | – la 1 din 2 & 1 din 10 pacienţi |
| Imposibilitatea de a sparge piatra, ceea ce poate necesita tratament alternativ | – la 1 din 2 & 1 din 10 pacienţi |
| Formarea de noi pietre în viitor | – la 1 din 2 & 1 din 10 pacienţi |
| Infecţii ale tractului urinar | – la 1 din 10 & 1 din 50 pacienţi |
| Apariţia de echimoze sau băşici pe piele în zona pe unde a intrat sau a ieşit unda de şoc | – la 1 din 10 & 1 din 50 pacienţi |
| Unele fragmente pot rămâne înţepenite în ureter (între rinichi şi vezică) necesitând intervenţie chirurgicală pentru scoaterea lor | – la 1 din 10 & 1 din 50 pacienţi |
| Infecţie severă care necesită tratament cu antibiotic injectabil sau drenarea rinichiului printr-un mic tub (nefrostomie) | – la 1 din 50 & 1 din 250 pacienţi |
| Lezarea rinichiului cu formare de echimoze severe | – la 1 din 50 & 1 din 250 pacienţi |
| Lezarea neintenţionată a pancreasului şi a plămânilor | – la 1 din 50 & 1 din 250 pacienţi |
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
– tuburi de drenaj pe perioadă îndelungată (catetere)
– vezica extirpată;
– spitalizări îndelungate;
– internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- veţi primi consiliere în ceea ce priveşte recuperarea la domiciliu
- vi se va înmâna o copie a biletului de ieşire pentru dumneavoastră şi una pentru medicul dumneavoastră curant
- dacă este necesar, vi se va elibera o reţetă pentru antibiotice sau alte medicamente şi trebuie să faceţi întregul tratament cu antibioticele recomandate
- trebuie să beţi o cantitate dublă de lichide faţă de cât beţi de obicei, pentru a curăţa sistemul şi pentru a reduce riscul de sângerare sau infecţie
- este posibil să observaţi sânge în urină timp de câteva zile
- puteţi reîncepe tratamentul cu aspirină sau alte medicamente pentru subţierea sângelui în momentul în care nu mai observaţi sânge în urină
- ar trebui să luaţi pastile antiinflamatoare (diclofenac, ibuprofen) conform recomandării, dacă nu suferiţi de astm, ulcer stomacal sau sensibilitate la aspirină
- orice echimoză sau băşică care v-a apărut pe piele în urma procedurii dispare de obicei în 7 zile, iar disconfortul poate fi atenuat cu ajutorul cremelor
- dacă faceţi febră mare, dacă simţiţi durere puternică la urinare, nu puteţi urina sau sângerarea se agravează, trebuie să vă adresaţi de urgenţă medicului.
- dacă durerea este puternică şi nu trece, trebuie să mergeţi la urologie
- veţi fi înştiinţat în legătură cu controalele care urmează după tratament
- dacă aveţi un stent ureteric, veţi fi programat pentru scoaterea sa, care se face sub anestezie locală
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură
Trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- sunteţi infectat cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie.
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte de a merge acasă vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort;
- aţi înţeles ce trebuie sau ce este interzis să faceţi când ajungeţi acasă;
- ştiţi cum se vor desfăşura lucrurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Este recomandat să renunţaţi la fumat înainte de orice intervenţie deoarece fumatul poate înrăutăţi problemele urologice şi creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
