Cistoscopie flexibilă +/- biopsie sau extragere stent
Ce implică această procedură?
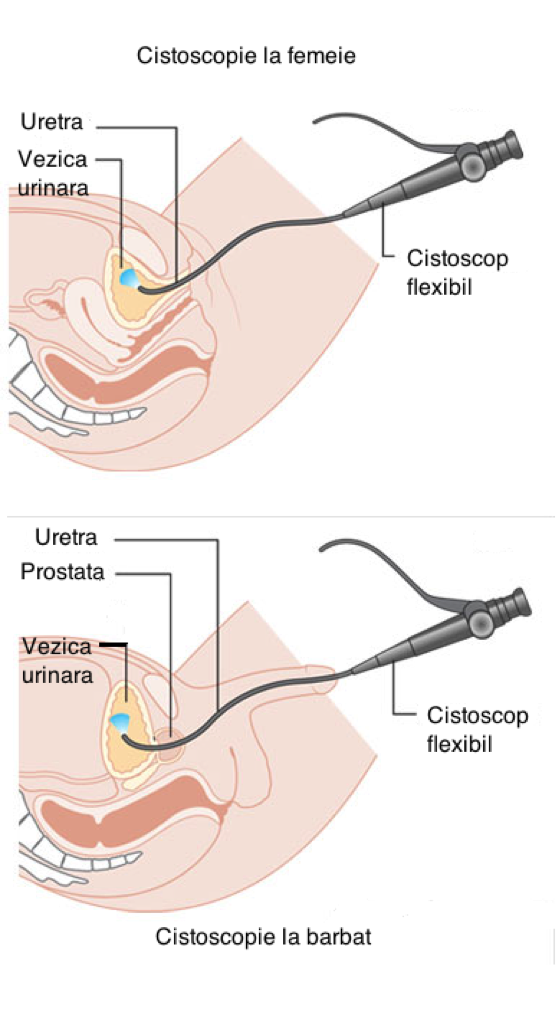
Folosind această tehnică se poate efectua explorarea endoscopică a vezicii şi a uretrei (conductul urinar) sub anestezie locală, se pot face de asemenea mici biopsii ale vezicii, se poate îndepărta stentul din ureter (conductul dintre rinchi şi vezică) şi se poate injecta Botox în peretele vezicii.
Ce alternative există?
- Cistoscopie rigidă sub anestezie generală– urologul vă va spune dacă este necesară o astfel de procedură.
- Nu se face niciun fel de tratament– cauza simptomelor rămâne neexplicată.
Cum se desfăşoară ziua procedurii?
Medicul urolog (sau un membru din echipa sa) va face o scurtă examinare a istoricului şi a medicaţiei dumneavoastră şi vă va explica din nou în ce constă procedura pentru ca dumneavoastră să vă daţi consimţământul.
Detalii despre procedură
- de obicei aceasta se efectuează sub anestezie locală.
- este posibil să vi se administreze un antibiotic înainte de procedură, după testarea alergologică prealabilă.
- se introduce în uretră un gel care conţine anestezic şi se lasă să acţioneze câteva minute pentru a face introducerea endoscopului cât mai confortabilă.
- se introduce cistoscopul (endoscop flexibil) în uretră şi apoi în vezică.
- pentru bărbaţi trecerea endoscopului prin prostată cauzează durere însă aceasta durează numai câteva secunde.
- după introducerea endoscopului, se inserează în vezică apă sterilizată pentru a putea inspecta interiorul acesteia.
- o asistentă va rămâne lângă dumnevoastră pe durata întregii proceduri.
- după încheierea examinării, se scoate endoscopul.
- procedura nu durează mai mult de câteva minute.
- după terminarea acesteia, veţi putea să urinaţi, să vă spălaţi şi să vă îmbrăcaţi singur/ă.
- medicul sau asistenta vă va explica rezultatele.
- de obicei, această procedură se efectuează în regim de ambulatoriu, deci veţi putea merge acasă imediat după aceea.
Procedura implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Nu am trecut aici, individual, efectele secundare foarte rare (care au loc la mai puţin de 1 din 250 de pacienţi). Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient, însă aceste riscuri vă pot fi prezentate individual de către medicul dumneavoastră.
Efecte secundare:
– uşoară senzaţie de arsură şi sângerare la urinare pentru o scurtă perioadă după procedură – aproape la toţi pacienţii.
– infecţii urinare care necesită tratament cu antibiotic – la 1 din 50 & 1 din 100 de pacienţi.
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
– tuburi de drenaj pe perioadă îndelungată (catetere);
– vezica extirpată;
– spitalizări îndelungate;
– internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- veţi simţi usturime şi veţi avea sângerări la urinare în primele câteva zile.
- în primele 24-48 de ore trebuie să consumaţi de două ori mai multe lichide decât obişnuiţi în mod normal pentru a curăţa sistemul urinar.
- în cazul în care apare febră, durere puternică la urinare, imposibilitatea de a urina sau agravarea sângerărilor, trebuie să vă adresaţi imediat medicului.
- dacă este necesar, vi se va elibera o reţetă pentru antibiotice şi alte medicamentele necesare.
- vi se va face o programare pentru a discuta despre tratamentul următor.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură
Trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- sunteţi infectat cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie.
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte de a merge acasă vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort;
- aţi înţeles ce trebuie sau ce este interzis să faceţi când ajungeţi acasă;
- ştiţi cum se vor desfăşura lucrurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite.
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Dacă anestezia a fost locală, renunţarea la fumat nu are efect direct asupra acestei proceduri, însă fumatul poate cauza cancer de tract urinar, drept pentru care vă recomandăm insistent să renunţati la fumat.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
