Circumcizie clasică – Stapler
(îndepărtarea completă a prepuţului)
Ce implică această procedură?
Procedura implică îndepărtarea completă a prepuţului şi se efectuează în general din unul sau mai multe motive cum ar fi:
- Prepuţ strâns, neretractil– cunoscut sub denumirea de fimoză;
- Infecţii recurente sub prepuţ– cunoscute sub denumirea de balanită;
- Boli de piele ale prepuţului sau ale glandului (capul penisului) – cum ar fi inflamaţia cronică (balanita xerotică obliterantă, BXO, lichen scleros);
- Leziuni cutanate cu negi– negi de origine virală, tumori Buschke-Lowenstein sau
- Leziuni canceroase sau precanceroase ale prepuţului.
Este mai bună circumcizia cu stapler ? Beneficiile circumciziei cu stapler
Poate duce chiar la un risc mai mic de a dezvolta cancer de penis la bărbați și cancer de col uterin la partenerii lor sexuali. În trecut, circumcizia clasică era utilizată de rutină, dar în prezent sunt preferate circumcizia cu stapler și cu laser.
Un avantaj al tehnicii de circumcizie cu stapler este că este o procedură relativ rapidă. Întreaga procedură durează aproximativ 30 de minute, ceea ce este mult mai rapid decât alte metode. În plus, utilizarea capsatorului poate reduce sângerarea și riscul de infecție.

Ce alternative există?
Aplicarea de creme şi spălături (inclusiv utilizarea pe termen scurt a cremelor pe bază de corticoizi) – în cazul fimozei, acestea pot să reducă inflamaţia şi rigiditatea, însă simptomele revin adesea după oprirea tratamentului. Acestea nu se potrivesc sau nu sunt eficiente în cazul tuturor pacienţilor şi prin urmare numai medicul urolog vă poate face cea mai adecvată recomandare. În cazul în care cremele nu dau rezultate, circumcizia reprezintă o opţiune.
Cum se desfăşoară ziua procedurii?
Medicul urolog (sau un membru al echipei sale) va face o scurtă examinare a istoricului şi a medicaţiei dumneavoastră şi vă va explica din nou în ce constă procedura pentru ca dumneavoastră să vă confirmaţi consimţământul.
Medicul anestezist va discuta cu dumneavoastră despre opţiunile de anestezie generală sau spinală, precum şi modalităţile de ameliorare a durerii după intervenţie.
Este posibil să vi se recomande utilizarea unei perechi de şosete compresive şi să vi se facă o injecţie cu heparină pentru subţierea sângelui şi pentru prevenirea formării de cheaguri care ar putea ajunge în plămâni. Echipa de medici va hotărî dacă trebuie să continuaţi utilizarea acestora după ce mergeţi acasă.
Detalii despre procedură
- procedura se efectuează de obicei sub anestezie generală, însă se poate folosi şi anestezia locală sau spinală.
- pentru uşurarea durerii post-operatorii se utilizează un anestezic local de blocare a nervilor, indiferent de tipul de anestezie pentru care s-a optat.
- este posibil ca înainte de procedură să vi se administreze un antibiotic injectabil, după o testare alergologică prealabilă.
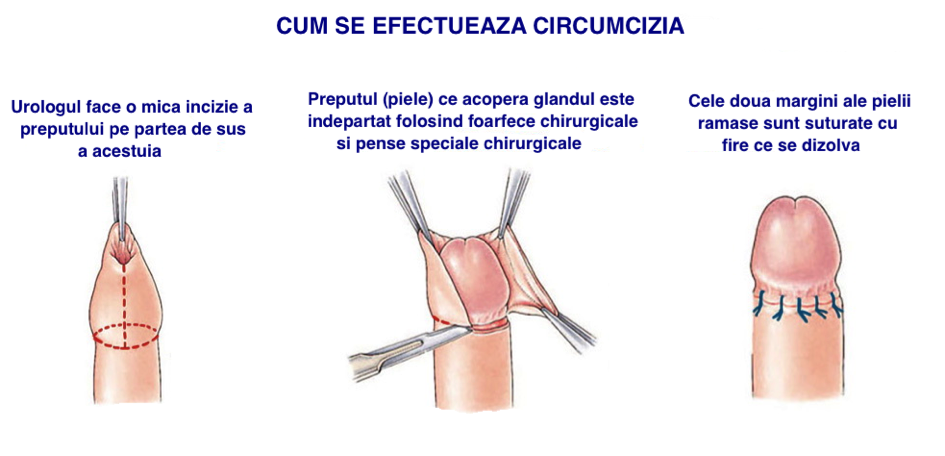
- se face o incizie chiar sub capul penisului şi se îndepărtează întregul prepuţ, ceea ce lasă glandul (capul penisului) complet descoperit.
- se utilizează copci dizolvabile pentru a prinde pielea penisului sub gland; aceste copci dispar de obicei în decurs de două-trei săptămâni.
Procedura implică efecte secundare?
Mai jos sunt trecute posibilele efecte secundare şi rata riscului de apariţie. Unele dintre ele se rezolvă de la sine sau sunt reversibile, altele nu. Efectele secundare care au loc foarte rar (la mai puţin de 1 pacient din 250) nu au fost menţionate individual. Impactul acestor efecte secundare poate varia foarte mult de la pacient la pacient; cereţi sfatul medicului chirurg în legătură cu riscurile şi impactul lor asupra dumneavoastră:
| Efecte secundare | Risc |
| Inflamarea penisului, care durează de obicei câteva zile | – aproape la toţi pacienţii |
| Sensibilitate crescută a capului penisului care poate dura până la două săptămâni | – aproape la toţi pacienţii |
| Sensibilitate redusă sau modificată permanent a capului penisului pe termen lung | – aproape la toţi pacienţii |
| Infectarea inciziei fiind necesar tratament cu antibiotic sau drenaj chirurgical | – la 1 din 50 & 1 din 100 de pacienţi (1-2%) |
| Sângerarea rănii, care ocazional poate necesita o nouă intervenţie | – la 1 din 50 & 1 din 100 de pacienţi (1-2%) |
| Nemulţumire în ceea ce priveşte aspectul estetic | – la 1 din 50 şi 1 din 250 de pacienţi |
| Edem (inflamarea) pielii în exces care necesită o nouă intervenţie sau îndepărtare a acesteia | – la 1 din 50 şi 1 din 250 de pacienţi |
| Probleme anestezice sau cardiovasculare care pot necesita terapie intensivă (inclusiv infecţii toracice, embolie pulmonară, accident vascular cerebral, tromboză venoasă profundă, infarct şi deces) | – la 1 din 50 & 1 din 250 de pacienţi (medicul anestezist vă poate estima riscul individual) |
Care sunt riscurile de a contracta o infecţie nosocomială (intraspitalicească)?
Riscul de infecţie intraspitalicească este de aproximativ 8% (se poate întâmpla la 8 din 100 de pacienţi); acest risc include MRSA (infecţie cu Staphylococcus aureus rezistent la Meticilină) sau infecţie gastrică cu Clostridium difficile. Posibilitatea este mai mare în cazul în care faceţi parte dintr-un grup de pacienţi „cu risc crescut” cum ar fi pacienţii cu:
- tuburi de drenaj pe perioadă îndelungată (catetere);
- vezica extirpată;
- spitalizări îndelungate;
- internări repetate.
La ce trebuie să se aştepte pacientul când ajunge acasă?
- inflamaţii şi echimoze ale penisului care pot dura câteva zile;
- poate dura până la şase săptămâni până când aspectul penisului va fi definitivat;
- glandul expus va avea o sensibilitate crescută în primele două săptămâni;
- după ce trece această hipersensibilitate se stabilizează, penisul va fi mai puţin sensibil ca înainte de operaţie;
- este posibil ca glandul expus să se usuce şi să facă crustă; aplicarea de vaselină poate remedia problema şi poate scădea sensibilitatea după operaţie;
- toate firele se vor dizolva, în general în decurs de două-trei săptămâni;
- analgezicele simple de tipul paracetamolului sunt de ajutor în caz de disconfort
- pansamentul ar trebui să cadă în decurs de 24 de ore; dacă nu se întâmplă acest lucru sau dacă se udă de urină, trebuie să-l îndepărtaţi;
- se recomandă menţinerea uscată a zonei timp de 24-48h; evitaţi îmbăierea;
- se recomandă evitarea înotului timp de una-două săptămâni;
- se recomandă utilizarea de haine lejere timp de două-trei zile;
- veţi primi o copie a biletului de ieşire pentru dumneavoastră şi una pentru medicul curant;
- dacă este necesar, veţi primi o reţetă pentru antibiotice sau alte medicamente;
- după procedură, erecţiile vor fi normale, însă se recomandă evitarea activităţii sexuale (raport sexual sau masturbare) timp de patru săptămâni;
- la primele erecţii, este posibil să apară senzaţia de rigiditate în jurul ţesutului cicatricial; acesta îşi va recăpăta elasticitatea normală în câteva luni;
- procedura nu afectează ejacularea sau fertilitatea.
Informaţii generale referitoare la procedurile chirurgicale
Înainte de procedură, trebuie să-i anunţaţi pe medici în cazul în care aveţi:
- un implant de corp străin (stent, înlocuire de articulaţie, pacemaker, valvă cardiacă, grefă de vas de sânge).
- luaţi în mod regulat antiagregante plachetare (medicamente pentru subţierea sângelui: warfarină, aspirină, clopidogrel, rivaroxaban sau dabigatran).
- o infecţie actuală cu MRSA (Staphylococcus aureus rezistent la Meticilină) sau aţi avut o astfel de infecţie în trecut.
- risc crescut de noua variantă a CJD (boala Creutzfeldt-Jakob)(dacă aţi avut un transplant de cornee, transplant de dura mater sau vă aflaţi sub tratament cu hormoni de creştere).
După procedură, înainte să plecaţie acasă, vă vom spune cum s-a desfăşurat intervenţia, iar dumneavoastră trebuie să vă asiguraţi că:
- aţi înţeles ce s-a făcut în timpul procedurii;
- l-aţi întrebat pe medic dacă totul a decurs conform planului;
- aţi anunţat echipa de medici dacă simţiţi disconfort;
- aţi înţeles ce puteţi face şi ce este interzis să faceţi după ce ajungeţi acasă;
- ştiţi cum se vor desfăşura lucrurile de acum înainte;
- aţi întrebat când vă puteţi relua activităţile obişnuite;
Veţi primi toate informaţiile referitoare la lucrurile la care trebuie să fiţi atent după ce mergeţi acasă, precum şi datele de contact ale clinicii, în cazul în care apare vreo problemă.
Fumatul şi intervenţia
Ar fi ideal dacă aţi renunţa la fumat înainte de orice procedură medicală, deoarece fumatul poate agrava problemele urologice şi poate creşte riscul de complicaţii post intervenţie.
Condusul după intervenţie
Dumneavoastră vă revine răspunderea să vă asiguraţi că sunteţi apt pentru a conduce după o intervenţie chirurgicală.
